RÉSUMÉ DES CARACTÉRISTIQUES DU PRODUIT
ANSM - Mis à jour le : 02/03/2006
ORGASULINE NPH 100 UI/ml, suspension injectable en flacon
2. COMPOSITION QUALITATIVE ET QUANTITATIVE
Insuline humaine hémisynthétique isophane* .................................................................................... 100 UI/ml
*produite par modification enzymatique de l'insuline porcine
Un flacon de 10 ml contient 1000 UI.
Une Unité Internationale (UI) correspond à 0,0347 mg d'insuline humaine anhydre
Pour la liste complète des excipients, voir rubrique 6.1.
Suspension injectable en flacon.
Orgasuline NPH a une apparence blanche laiteuse uniforme après remise en suspension.
4.1. Indications thérapeutiques
Traitement des patients atteints d'un diabète sucré qui nécessite de l'insuline pour le maintien d'un contrôle glycémique normal.
Orgasuline est également indiqué pour la stabilisation initiale du diabète sucré.
4.2. Posologie et mode d'administration
Posologie
La posologie doit être déterminée par le médecin selon les besoins de chaque patient.
La glycémie souhaitée, les préparations d'insuline à utiliser et la posologie de l'insuline (doses, nombre et horaires des injections) sont à déterminer de façon individuelle, et adaptées au régime alimentaire, à l'activité physique et au mode de vie du patient. La moyenne des besoins en insuline est d'environ 0,5 à 1,0 UI par kg de poids corporel par jour.
Le médecin doit préciser au patient la fréquence et l'horaire des mesures de la glycémie ainsi que, le cas échéant, la mesure de l'acétonurie. Il est recommandé de surveiller la qualité du contrôle glycémique par des dosages réguliers de l'hémoglobine glyquée.
Les patients résistants à l'insuline avec des besoins quotidiens en insuline supérieurs à 100 UI devront être sous surveillance médicale stricte.
Adaptation de la posologie
Les maladies concomitantes, en particulier les infections, les états fébriles et les troubles de l'humeur sont habituellement associés à une augmentation des besoins en insuline.
Une insuffisance rénale ou hépatique peut réduire les besoins en insuline.
Une adaptation de la posologie peut également être nécessaire en cas d'augmentation de l'activité physique ou de changement de régime alimentaire.
Une adaptation de la posologie peut être nécessaire lors du relais d'une préparation d'insuline à une autre (voir rubrique 4.4).
Mode d'administration
Orgasuline NPH est généralement administrée par injection sous-cutanée profonde, dans des conditions rigoureuses d'asepsie. Une injection doit être suivie, dans les 30 minutes, d'un repas ou d'un en-cas contenant des glucides. L'administration sous-cutanée peut être effectuée dans les bras, les cuisses, les fesses ou la paroi abdominale.
Orgasuline NPH ne doit pas être administrée par voie intraveineuse.
Pour éviter les lipodystrophies, il faut varier les sites d'injection au sein d'une même région corporelle.
Hypoglycémie.
Hypersensibilité à l'insuline humaine ou à l'un des excipients du produit (voir rubrique 6.1).
4.4. Mises en garde spéciales et précautions d'emploi
Une posologie inadaptée ou un arrêt du traitement, en particulier chez les diabétiques de type 1, peut entraîner une hyperglycémie.
En général, les premiers symptômes de l'hyperglycémie apparaissent progressivement, en quelques heures ou quelques jours. Il s'agit d'une soif, de mictions plus fréquentes, de nausées, de vomissements, d'une somnolence, de sécheresse et de rougeur cutanées, de sécheresse de la bouche, de perte d'appétit et d'une odeur acétonique de l'haleine.
Dans le diabète de type 1, les épisodes hyperglycémiques non traités peuvent conduire à une acidocétose diabétique, potentiellement létale.
Hypoglycémie
Une hypoglycémie peut survenir si la dose d'insuline est trop élevée pour les besoins du patient (voir rubriques 4.8 et 4.9).
L'omission d'un repas ou un exercice physique important non prévu peuvent entraîner une hypoglycémie.
Chez les patients dont le contrôle glycémique est nettement amélioré, par exemple dans le cadre d'une insulinothérapie intensifiée, un changement des signes précurseurs habituels d'hypoglycémie peut se produire; ces patients doivent donc être avertis de cette éventualité. Les signes précurseurs habituels peuvent disparaître chez les patients présentant un diabète ancien.
En cas de changement de type ou de marque d'insuline, le patient devra faire l'objet d'un suivi médical strict.
Les changements de concentration, de marque (fabricant), de type (insuline d'action rapide, intermédiaire, prolongée, etc.), d'origine (animale, humaine ou analogue de l'insuline humaine) et/ou de méthode de fabrication (ADN recombinant ou insuline d'origine animale) peuvent nécessiter un changement de posologie.
Si une adaptation de la posologie s'avère nécessaire lors du passage à l'Orgasuline, il pourra être effectué dès la première injection; pendant les premières semaines ou les premiers mois de traitement.
Selon les patients qui ont présenté des réactions hypoglycémiques après transfert d'une insuline animale à une insuline humaine; les signes précurseurs d'hypoglycémie étaient moins prononcés ou différents de ceux qu'ils ressentaient avec leur insuline précédente.
Les patients doivent connaître la conduite à tenir en cas de non-respect de la posologie prescrite, de prise d'une dose trop élevée d'insuline, en cas d'oubli d'une dose ou en cas d'omission d'un repas ou d'impossibilité à se conformer aux horaires habituels des repas.
Des réactions immunologiques croisées entre l'insuline animale et l'insuline humaine peuvent survenir, ceci doit être gardé à l'esprit quand un patient allergique à l'insuline animale passe à l'insuline humaine.
Avant tout voyage entraînant un décalage horaire, il est conseillé aux patients de consulter leur médecin; ils pourraient en effet avoir besoin de prendre leur insuline et leurs repas à des heures différentes des heures habituelles.
Orgasuline contient du métacrésol qui peut entraîner des réactions allergiques.
Ce médicament contient moins de 1 mol de sodium (23 mg) par dose de 100 UI, c'est-à-dire pratiquement « sans sodium ».
4.5. Interactions avec d'autres médicaments et autres formes d'interactions
1) Les produits suivants risquent d'entraîner une augmentation de la glycémie et par conséquent une augmentation des besoins en insuline :
+ Danazol
effet diabétogène du danazol.
Associations faisant l'objet de précautions demploi
+ Chlorpromazine (neuroleptiques)
à fortes posologies (> 100 mg par jour de chlorpromazine) : élévation de la glycémie (diminution de la libération d'insuline).
+ Corticoïdes (gluco) (voies générale et locale: intra-articulaire, cutanée et lavement rectal)
et tétracosactide : élévation de la glycémie avec parfois cétose (diminution de la tolérance aux glucides par les corticoïdes).
+ Sympathomimétiques bêta-2 (par voie I.V.) (tels que salbutamol, terbutaline)
élévation de la glycémie. Renforcer la surveillance sanguine et urinaire.
+ Contraception orale
élévation de la glycémie.
Prévenir le patient et l'informer de renforcer l'autosurveillance glycémique. Adapter éventuellement la posologie de l'insuline pendant le traitement par les neuroleptiques, les corticoïdes, les progestatifs, les sympathomimétiques bêta-2, ou le contraceptif oral et après son arrêt.
2) Les produits suivants sont susceptibles de majorer l'hypoglycémie et par conséquent d'entraîner une diminution des besoins en insuline :
+ Alcool
augmentation du risque hypoglycémique (inhibition des réactions de compensation) pouvant donc faciliter la survenue de coma hypoglycémique.
Les patients devront éviter la prise de boissons alcoolisées et de médicaments contenant de l'alcool.
Associations faisant l'objet de précautions demploi
+ Bêta-bloquants
tous les bêta-bloquants peuvent masquer certains symptômes de l'hypoglycémie : les palpitations et la tachycardie.
La plupart des bêta-bloquants non cardio-sélectifs augmentent l'incidence et la sévérité de l'hypoglycémie.
+ Inhibiteurs de l'enzyme de conversion de l'angiotensine (ECA)
décrit pour le captopril, l'énalapril. L'utilisation des inhibiteurs de l'ECA peut entraîner une majoration de l'effet hypoglycémiant chez le diabétique traité par l'insuline. La survenue de malaises hypoglycémiques semble exceptionnelle. Amélioration de la tolérance au glucose qui aurait pour conséquence une réduction des besoins en insuline.
+ Octréotide
risque d'hypoglycémie, diminution des besoins en insuline par diminution de la sécrétion du glucagon endogène.
+ Salicylés (par voie générale)
par extrapolation à partir de l'acide acétylsalicylique: majoration de l'effet hypoglycémiant par de fortes doses d'acide acétylsalicylique (action hypoglycémiante de l'acide acétylsalicylique).
+ IMAO
peuvent réduire les besoins en insuline. Après l'instauration des IMAO, chez les patients présentant un diabète sucré traité à l'insuline, les concentrations en glucose sanguin devront être suivies attentivement et l'insulinothérapie du patient devra être adaptée autant qu'il est nécessaire pour éviter l'hypoglycémie.
Prévenir le patient et l'informer de renforcer l'autosurveillance glycémique lors d'un traitement par bêta-bloquant, inhibiteur de l'enzyme de conversion, octréotide, salicylé ou IMAO.
Risque lié au diabète
Le diabète (gestationnel ou permanent), lorsqu'il n'est pas équilibré, est à l'origine d'une augmentation des malformations congénitales et de la mortalité périnatale. En période périconceptionnelle, un équilibre aussi bon que possible du diabète doit être réalisé, afin de réduire le risque de malformation.
L'expérience avec l'Orgasuline est limitée. Cependant les données de pharmacovigilance n'ont révélé aucun problème de sécurité.
Conduite à tenir
La rééquilibration du diabète permet de normaliser le déroulement de la grossesse dans cette catégorie de patientes.
Elle fait appel impérativement à l'insuline, dans le cas où le régime seul s'avère insuffisant, et cela quel que soit le type de diabète, I ou II, gestationnel ou permanent.
Un contrôle intensif du traitement des patientes insulino-dépendantes est recommandé en cas de grossesse. Les besoins en insuline chutent généralement au cours du premier trimestre puis augmentent au cours des 2ème et 3ème trimestres.
Une surveillance néonatale de la glycémie est recommandée.
L'insuline ne passe pas dans le lait maternel, et l'allaitement est par conséquent possible. Les patientes diabétiques qui allaitent peuvent nécessiter des ajustements de la dose d'insuline et/ ou du régime alimentaire.
4.7. Effets sur l'aptitude à conduire des véhicules et à utiliser des machines
Les capacités de concentration et les réflexes du patient peuvent être diminués en cas d'hypoglycémie. Ceci peut représenter un risque dans les situations où ces facultés sont de première importance (par exemple: conduite automobile ou utilisation de machine).
Les patients doivent être informés des précautions à prendre avant de conduire pour éviter une hypoglycémie, en particulier ceux chez qui les symptômes précurseurs d'hypoglycémie sont diminués ou absents, ou ceux qui ont de fréquents épisodes d'hypoglycémie. La capacité à conduire doit être considérée dans ces circonstances.
Comme pour les autres insulines, l'effet indésirable le plus fréquent est généralement l'hypoglycémie. Celle-ci survient lorsque la dose d'insuline est trop importante par rapport aux besoins insuliniques. Lors des essais cliniques et depuis la mise sur le marché, la fréquence des hypoglycémies a varié en fonction de la population de patients et des doses utilisées. C'est pourquoi il n'est pas possible d'évaluer une fréquence spécifique. L'hypoglycémie sévère peut entraîner une perte de connaissance et/ou des convulsions, une altération transitoire ou définitive des fonctions cérébrales, voire le décès.
Les fréquences des effets indésirables, considérés comme imputables à Orgasuline, sont listées ci-dessous. Les fréquences sont définies comme suit: peu fréquent (>1/1 000, <1/100). Les cas spontanés isolés sont considérés comme très rares (<1/10 000).
Affections du système immunitaire
Peu fréquent : urticaire, rash.
Très rare : réactions anaphylactiques.
Les symptômes d'hypersensibilité généralisée peuvent inclure des éruptions cutanées généralisées, démangeaisons, sueurs, troubles gastro-intestinaux, oedème angioneurotique, difficultés respiratoires, palpitations, baisse de la pression artérielle et évanouissement/perte de connaissance. Les réactions d'hypersensibilité généralisée peuvent menacer le pronostic vital.
Affections du système nerveux
Peu fréquent : neuropathie périphérique.
Une amélioration rapide du contrôle glycémique peut être associée à un état appelé « neuropathie douloureuse aiguë », qui est habituellement réversible.
Affections oculaires
Peu fréquent : anomalies de la réfraction.
Des anomalies de la réfraction peuvent survenir au début de l'insulinothérapie. Ces symptômes sont habituellement transitoires.
Très rare : rétinopathie diabétique.
L'amélioration du contrôle glycémique à long terme diminue le risque de progression de la rétinopathie diabétique. Cependant, une intensification de l'insulinothérapie avec amélioration soudaine du contrôle glycémique peut être associée à une aggravation transitoire de la rétinopathie diabétique.
Affections de la peau et du tissu sous-cutané
Peu fréquent : lipodystrophie.
L'apparition d'une lipodystrophie au niveau du site d'injection est possible lorsque l'alternance des sites d'injection dans une même zone n'est pas respectée.
Troubles généraux et anomalies au site d'administration
Peu fréquent : réactions au site d'injection.
Des réactions au site d'injection (rougeur, tuméfaction, démangeaisons, douleur et hématome au site d'injection) peuvent survenir au cours de l'insulinothérapie. Ces réactions sont habituellement transitoires et disparaissent généralement lors de la poursuite du traitement.
Très rare : dème.
Un oedème peut survenir au début de l'insulinothérapie. Ces symptômes sont habituellement transitoires.
Pour les insulines, il n'existe pas de définition spécifique du surdosage. Cependant, une hypoglycémie peut évoluer par étapes successives :
· Les épisodes d'hypoglycémie modérée peuvent être traités par administration orale de glucose ou de produits sucrés. Il est conseillé aux patients diabétiques d'avoir constamment sur eux quelques morceaux de sucre, des bonbons, des biscuits ou des jus de fruit sucrés.
· Les épisodes d'hypoglycémie sévère, avec perte de connaissance du patient, peuvent être traités par administration intramusculaire ou sous-cutanée de glucagon (0,5 à 1 mg) par une personne formée à cet effet, ou par administration intraveineuse d'une solution de sérum glucosé par le personnel médical. Si le patient ne répond pas au glucagon dans un délai de 10 à 15 minutes, une solution de sérum glucosé devra aussi être administré par voie intraveineuse.
Dès que le patient a repris connaissance, une prise orale de glucides est recommandée afin de prévenir une rechute.
Il n'y a aucun risque en cas de doute sur le diagnostic d'hypoglycémie à pratiquer le traitement décrit ci-dessus.
5. PROPRIETES PHARMACOLOGIQUES
5.1. Propriétés pharmacodynamiques
Classe pharmacothérapeutique : INSULINES ET ANALOGUES D'ACTION INTERMEDIAIRE.
Code ATC : A10AC01
(A: appareil digestif et métabolisme)
L'insuline est une hormone qui agit principalement sur le métabolisme glucidique par un effet hypoglycémiant. L'insuline possède aussi des effets anabolique et anti-catabolique dans différents tissus.
L'effet hypoglycémiant résulte d'une part, de l'augmentation de l'entrée du glucose par les cellules musculaires et adipeuses et d'autre part, de l'inhibition de la libération du glucose par le foie, celle-ci étant concomitante à une augmentation de la synthèse du glycogène, d'acides gras, du glycérol, ainsi qu'à une diminution de la glycogénolyse, de la néoglucogénèse, de la cétogénèse, et de la lipolyse.
L'insuline agit aussi sur le métabolisme protéique en facilitant le transport des acides aminés à l'intérieur des cellules et favorisant la synthèse des protéines.
Par ailleurs, l'insuline augmente l'entrée du potassium dans les cellules.
5.2. Propriétés pharmacocinétiques
Orgasuline NPH 100 UI/ml, suspension injectable en flacon est une préparation d'insuline d'action intermédiaire.
Profil d'action (voie sous-cutanée) :
Début d'action : 45 minutes.
Effet maximal : entre 5 et 9 heures.
Durée de l'action : 17 heures.
5.3. Données de sécurité préclinique
Sans objet.
Chlorure de zinc
Phosphate disodique anhydre
Glycérol
Métacrésol
Phénol
Acide chlorhydrique et/ou hydroxyde de sodium
Eau pour préparations injectables.
Orgasuline NPH ne doit pas être mélangé avec des solutions contenant des agents réducteurs comme les thiols et les sulfites.
2 ans.
Après ouverture, le médicament peut être conservé au maximum 28 jours, à une température ne dépassant pas 25°C.
6.4. Précautions particulières de conservation
Avant utilisation :
A conserver au réfrigérateur (entre 2°C et 8°C), ne pas congeler.
A conserver dans l'emballage extérieur d'origine à l'abri de la lumière.
Après ouverture :
A conserver dans l'emballage extérieur d'origine à l'abri de la lumière et de la chaleur.
6.5. Nature et contenu de l'emballage extérieur
10 ml de suspension en flacon (verre de type I) muni d'un bouchon (caoutchouc bromobutyle) serti d'une capsule (aluminium) - boîte de 1 ou 5.
Toutes les présentations peuvent ne pas être commercialisées.
6.6. Précautions particulières délimination et de manipulation
Avant la première utilisation, le flacon doit être mis à température ambiante (inférieure à 25°C) pendant 1 à 2 heures.
Les préparations d'insuline qui ont été congelées ne doivent pas être utilisées.
Les suspensions d'insuline qui ne sont pas uniformément blanches et opaques après remise en suspension ne doivent pas être utilisées.
Les flacons doivent être utilisés avec une seringue à insuline appropriée (graduée à 100 UI).
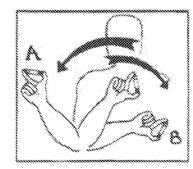
Le flacon doit être agité doucement de haut en bas au moins 10 fois, et inversé de 180° 10 fois, entre le point A et le point B, conformément au schéma ci-dessous, jusqu'à ce que la préparation apparaisse uniformément blanche et opaque. Si cet aspect n'est pas obtenu, répéter la procédure ci-dessus, jusqu'à ce que le contenu du flacon soit bien mélangé.

7. TITULAIRE DE LAUTORISATION DE MISE SUR LE MARCHE
ORGANON S.A
10 RUE GODEFROY
IMMEUBLE OPTIMA
92821 PUTEAUX CEDEX
FRANCE
8. NUMERO(S) DAUTORISATION DE MISE SUR LE MARCHE
· 351 382-3: 10 ml de suspension en flacon (verre de type I) muni d'un bouchon (caoutchouc bromobutyle) serti d'une capsule (aluminium) - boîte de 1
· 351 384-6: 10 ml de suspension en flacon (verre de type I) muni d'un bouchon (caoutchouc bromobutyle) serti d'une capsule (aluminium) - boîte de 5
9. DATE DE PREMIERE AUTORISATION/DE RENOUVELLEMENT DE LAUTORISATION
[à compléter par le titulaire]
10. DATE DE MISE A JOUR DU TEXTE
[à compléter par le titulaire]
Sans objet.
12. INSTRUCTIONS POUR LA PREPARATION DES RADIOPHARMACEUTIQUES
Sans objet.
Liste II.