RÉSUMÉ DES CARACTÉRISTIQUES DU PRODUIT
ANSM - Mis à jour le : 04/05/2020
VACCIN RABIQUE INACTIVE MERIEUX, poudre et solvant pour suspension injectable
Vaccin rabique préparé sur cellules diploïdes humaines
2. COMPOSITION QUALITATIVE ET QUANTITATIVE
Après reconstitution, 1 dose (1 mL) contient :
Virus de la rage* souche WISTAR Rabies PM/WI38 1503-3M
(inactivé par la bêta-propiolactone) ........................................................................ ≥ 2,5 UI**
* Produit sur cellules diploïdes humaines.
** Activité mesurée par le test NIH avant et après chauffage à 37°C pendant un mois.
Pour la liste complète des excipients, voir rubrique 6.1.
VACCIN RABIQUE INACTIVE MERIEUX peut contenir des traces de néomycine, utilisée lors du procédé de fabrication (voir rubrique 4.4).
Poudre et solvant pour suspension injectable.
Poudre homogène de couleur beige rosé à jaune orangé.
4.1. Indications thérapeutiques
VACCIN RABIQUE INACTIVE MERIEUX doit être utilisé sur la base des recommandations officielles.
La prophylaxie de pré-exposition doit être proposée aux sujets ayant un risque élevé de contamination par le virus de la rage.
Toute personne à risque continu, tel que le personnel de laboratoire de diagnostic, de recherche et de production qui travaille sur le virus rabique, doit être vaccinée.
La vaccination est également recommandée pour les catégories suivantes :
· les chiroptérologues et personnes régulièrement exposées aux virus de la rage des chauves-souris.
· les professionnels exposés (personnels des services vétérinaires, personnels des laboratoires manipulant du matériel contaminé ou susceptible de lêtre, équarrisseurs, personnels des fourrières, naturalistes, taxidermistes, gardes-chasse, gardes forestiers, personnels des abattoirs).
· les adultes et les enfants résidant ou séjournant dans les zones d'enzootie.
Les rappels seront fonction du niveau de risque dexposition et des contrôles sérologiques, conformément aux recommandations officielles.
4.2. Posologie et mode d'administration
La dose recommandée est de 1 mL de vaccin reconstitué.
Prophylaxie pré-exposition
En primovaccination, 3 doses de VACCIN RABIQUE INACTIVE MERIEUX de 1 mL sont administrées aux jours (J) J0, J7, J28. La dose prévue à J28 pourra éventuellement être administrée à J21.
Les rappels seront fonction du niveau de risque dexposition et des contrôles sérologiques, conformément aux recommandations officielles.
Propylaxie post-exposition
La prophylaxie post-exposition comprend le traitement local non spécifique de la blessure, la vaccination et selon le cas limmunisation passive par les immunoglobulines rabiques.
Elle doit être intitiée le plus tôt possible après une exposition suspectée à la rage. Dans tous les cas, un traitement approprié de la plaie (lavage soigneux de toutes les morsures et griffures avec du savon ou du détergent et des quantités abondantes deau et/ou dagents virucides) doit être effectué immédiatement ou dès que possible après exposition. Il doit être mis en uvre avant ladministration du vaccin ou des immunoglobulines rabiques lorsquelles sont indiquées. La prophylaxie post-exposition sera adaptée en fonction de la catégorie dexposition, de létat de lanimal (voir tableau 2) et du statut vaccinal du patient, conformément aux recommandations officielles (voir Tableau 1, recommandations de lOMS).
La vaccination de post-exposition doit être effectuée sous contrôle médical et uniquement dans un centre antirabique, le plus tôt possible après lexposition.
La prophylaxie post-exposition doit être complétée si nécessaire par une prophylaxie antitétanique et antibiotique afin de prévenir lapparition dinfections autres que la rage.
Tableau 1 : Guide OMS de la prophylaxie post-exposition en fonction de la sévérité de lexposition (à adapter selons les recommandations officielles locales)
|
Catégorie dexposition |
Type d'exposition à un animal domestique ou sauvage, suspecté ou confirmé enragé ou non disponible pour le test |
Prophylaxie post-exposition recommandée |
|
I |
Contact ou alimentation de l'animal (pas dexposition) |
Aucune si une anamnèse peut être obtenue(a). |
|
II |
Peau découverte mordillée (exposition) |
Administrer le vaccin immédiatement. Arrêter le traitement si lanimal est en bonne santé à lissue de la période dobservation de 10 jours(b) ou si la recherche de la rage par les techniques de laboratoire appropriées est négative. Traiter comme une catégorie III en cas dexposition aux chauves-souris. |
|
III |
Morsure(s)(c) ou griffure(s) ayant traversé la peau, léchage sur peau érodée ou contamination des muqueuses par la salive (léchage), exposition aux chauves-souris (exposition sévère) |
Administrer le vaccin immédiatement, et les immunoglobulines rabiques, de préférence dès que possible après le début de la prophylaxie post-exposition. Les immunoglobulines rabiques peuvent être injectées jusqu'à 7 jours après l'administration de la première dose de vaccin. Arrêter le traitement si lanimal est en bonne santé à lissue de la période dobservation de 10 jours(b) ou si la recherche de la rage par les techniques de laboratoire appropriées est négative. |
(a) S'il s'agit d'un chien ou d'un chat apparemment en bonne santé vivant dans une zone à risque faible et placé sous observation vétérinaire, le traitement peut être différé (voir tableau 2).
(b) Cette durée dobservation ne sapplique quaux chats et aux chiens. À lexception des espèces en voie de disparition ou menacées, les animaux domestiques et les animaux sauvages présumés enragés seront euthanasiés et leurs tissus examinés par les techniques de laboratoire appropriées (voir tableau 2).
(c) Les morsures, en particulier celles de la tête, du cou, du visage, des mains et des organes génitaux sont des expositions de catégorie III en raison de la forte innervation de ces zones.
Tableau 2 : Guide de la conduite à tenir après exposition en fonction du statut de lanimal (recommandations OMS à adapter selon les recommandations locales)
|
Circonstances |
Mesures à prendre concernant |
Remarques |
|
|
Lanimal |
Le patient |
||
|
Animal indisponible Circonstances suspectes ou non |
|
Le conduire au centre antirabique pour traitement |
Le traitement(b) sera toujours mené jusquà son terme |
|
Animal mort Circonstances suspectes ou non |
Faire acheminer lencéphale à un laboratoire agréé pour analyse |
Le conduire au centre antirabique pour traitement |
Le traitement(b) sera interrompu si les analyses sont négatives ou poursuivi dans le cas contraire |
|
Animal vivant Circonstances non suspectes |
Le mettre sous surveillance vétérinaire(a) |
Différer le traitement antirabique |
Le traitement(b) sera poursuivi selon la surveillance vétérinaire de lanimal |
|
Animal vivant Circonstances suspectes |
Le mettre sous surveillance vétérinaire(a) |
Le conduire au centre antirabique pour traitement |
Le traitement(b) sera interrompu si la surveillance vétérinaire infirme les doutes initiaux, ou poursuivi dans le cas contraire |
(a) En France, la surveillance vétérinaire comporte 3 certificats établis à J0, J7 et J14 déclarant l'absence de signe de rage. Selon les recommandations de l'OMS, la durée d'observation minimale de la surveillance vétérinaire pour les chiens et les chats est de 10 jours.
(b) Le traitement est recommandé en fonction de la la sévérité de lexposition (voir tableau 1).
· Prophylaxie post-exposition des sujets non-immunisés (sujets nayant pas reçu de vaccination pré-exposition)
Cinq doses de VACCIN RABIQUE INACTIVE MERIEUX de 1 mL sont administrées à J0, J3, J7, J14 et J28 (schéma Essen).
Le VACCIN RABIQUE INACTIVE MERIEUX peut également être adminsitré selon le schéma Zagreb qui consiste à administrer 2 doses de vaccin à J0, en deux sites différents du corps, puis 1 dose à J7 et 1 dose à J21.
Des immunoglobulines rabiques doivent être administrées en association en cas dexposition de catégorie III (Classification OMS, voir tableau 1). Se reporter à la notice de limmunoglobuline rabique utilisée.
Si possible, le vaccin doit être administré contro-latéralement aux sites dadministration de limmunoglobuline.
· Prophylaxie post-exposition des sujets déjà immunisés
Les sujets déjà immunisés doivent recevoir 1 dose de vaccin à J0 et 1 dose à J3 par voie intramusculaire. Les immunoglobulines rabiques ne sont pas indiquées dans ce cas.
Conformément aux recommandations officielles, ceci sapplique aux sujets ayant déjà reçu une prophylaxie pré-exposition, une prophylaxie post-exposition ou ayant arrêté la prophylaxie post-exposition après avoir reçu au moins deux doses de vaccin.
Sujets immunodéficients
· Prophylaxie pré-exposition
Pour les sujets immunodéficients, un contrôle sérologique des anticorps neutralisants doit être réalisé 2 à 4 semaines après la vaccination afin dévaluer la nécessité dune éventuelle dose supplémentaire de vaccin.
· Prophylaxie post-exposition
Pour les sujets immunodéficients, un schéma vaccinal complet doit être administré en post-exposition. Des immunoglobulines rabiques doivent être administrées en association avec le vaccin devant toute exposition de catégorie II et III (voir tableau 1).
Population pédiatrique
Un enfant doit recevoir la même dose quun adulte (1mL).
Mode dadministration
Précautions à prendre avant la manipulation ou ladministration du médicament
Le vaccin est administré par voie intramusculaire uniquement. Le vaccin doit être administré dans la région antérolatérale du muscle de la cuisse chez les nourrissons et les jeunes enfants ou dans le deltoïde chez les enfants plus âgés et les adultes.
Ne pas injecter dans la région fessière, car labsorption est imprévisible.
Ne pas injecter par voie intravasculaire.
Pour les instructions concernant la reconstitution du médicament avant administration, voir la rubrique 6.6.
Hypersensibilité à la substance active ou à lun des excipients mentionnés à la rubrique 6.1, à une précédente administration ou à un vaccin contenant les mêmes composants.
La vaccination doit être différée en cas de maladies fébriles ou aigües.
Prophylaxie post-exposition
En raison de lévolution toujours fatale de linfection rabique déclarée, la vaccination de post-exposition ne connaît aucune contre-indication.
4.4. Mises en garde spéciales et précautions d'emploi
Comme tous les vaccins, VACCIN RABIQUE INACTIVE MERIEUX peut ne pas protéger 100 % des personnes vaccinées.
A utiliser avec prudence chez les personnes présentant une allergie connue à la néomycine (présente à létat de traces dans le vaccin) ou à dautres antibiotiques de la même classe.
Précautions demploi
Les recommandations relatives au schéma dinjection doivent être scrupuleusement suivies.
Le recours à des contrôles sérologiques (afin dévaluer la séroconversion des sujets) doit être évalué conformément aux recommandations officielles.
Lorsque le vaccin est administré à des sujets présentant une immunodéficience connue, due à une maladie suppressive ou à un traitement immunosuppresseur concomitant, un contrôle sérologique doit être réalisé 2 à 4 semaines après la vaccination (voir rubrique 4.2).
Ne pas injecter par voie intravasculaire : sassurer que laiguille ne pénètre pas dans un vaisseau sanguin.
Comme pour tout vaccin injectable, un traitement médical approprié doit être disponible immédiatement et une surveillance doit être effectuée dans le cas dune réaction anaphylactique rare survenant après ladministration du vaccin.
Comme pour tout vaccin injectable, VACCIN RABIQUE INACTIVE MERIEUX doit être administré avec précautions en cas de thrombocytopénie ou de troubles de la coagulation car linjection intramusculaire peut entrainer un saignement chez ces sujets.
Des réactions liées à l'anxiété, notamment des réactions vasovagales (syncope), une hyperventilation ou des réactions liées au stress peuvent survenir après toute vaccination, voire même avant, comme réaction psychogène à l'injection avec une aiguille.
Ceci peut s'accompagner de plusieurs signes neurologiques comme un trouble transitoire de la vision et des paresthésies. Il est important que des mesures soient mises en place afin d'éviter toute blessure en cas d'évanouissement.
Les tip-caps (capuchons de protection) des seringues préremplies contiennent un dérivé naturel de latex qui pourrait provoquer des réactions allergiques sévères chez les personnes sensibles au latex.
Traçabilité
Afin d'améliorer la traçabilité des médicaments biologiques, le nom et le numéro de lot du produit administré doivent être clairement enregistrés.
Population pédiatrique
Le risque potentiel dapnée avec nécessité de surveillance respiratoire pendant 48-72 h doit être soigneusement pris en compte lors de ladministration des doses de primovaccination chez les grands prématurés (nés à 28 semaines de grossesse ou moins) et particulièrement chez ceux ayant des antécédents dimmaturité respiratoire.
4.5. Interactions avec d'autres médicaments et autres formes d'interactions
Les traitements immunosuppresseurs, incluant la corticothérapie au long cours par voie systémique, peuvent interférer avec la production danticorps et entrainer léchec de la vaccination. Il est donc recommandé de réaliser un contrôle sérologique 2 à 4 semaines après la vaccination (voir rubriques 4.2 et 4.4).
Les immunoglobulines rabiques ou tout autre produit et le vaccin rabique ne doivent jamais être associés dans la même seringue ou administrés au même site (voir rubrique 6.2).
Etant donné que les immunoglobulines rabiques interfèrent avec le développement de la réponse immunitaire au vaccin rabique, les recommandations dadministration des immunoglobulines rabiques doivent être strictement suivies.
4.6. Fertilité, grossesse et allaitement
Grossesse
Une étude de toxicité chez lanimal sur la reproduction et le développement, conduite avec un autre vaccin rabique inactivé produit sur cellules VERO, na pas mis en évidence deffet délétère sur la fertilité des femelles ni sur le développement pré et post natal.
En clinique, lutilisation des vaccins contre la rage (ʺsouche WISTAR Rabies PM/WI38 1503-3M" inactivée) au cours dun nombre limité de grossesses na révélé aucun effet malformatif ou ftotoxique à ce jour.
En raison de la gravité de la maladie, la vaccination doit être réalisée pendant la grossesse, conformément au schéma habituel de vaccination, en cas de risque élevé de contamination.
Lutilisation de ce vaccin est possible au cours de lallaitement.
Fertilité
VACCIN RABIQUE INACTIVE MERIEUX na pas été évalué dans des études de fertilité.
4.7. Effets sur l'aptitude à conduire des véhicules et à utiliser des machines
Les effets sur laptitude à conduire des véhicules et à utiliser des machines nont pas été étudiés.
Résumé du profil de tolérance
Plus de 1600 sujets, incluant environ 600 enfants et adolescents, ont reçu au moins une dose de VACCIN RABIQUE INACTIVE MERIEUX, dans le cadre détudes cliniques.
Les effets indésirables étaient généralement dintensité modérée et survenus dans les 3 jours suivant la vaccination. La plupart des effets se sont spontanément résolus dans les 1 à 3 jours suivant leur apparition.
Les effets indésirables les plus fréquents, dans tous les groupes dâges, étaient douleur au site dinjection, céphalées, malaises et myalgies.
Liste tabulée des effets indésirables
Les effets indésirables listés ci-dessous sont ceux issus détudes cliniques et de la surveillance après commercialisation à travers le monde.
Dans chaque classe de système dorganes, les événements indésirables sont classés par fréquence, les réactions les plus fréquentes en premier, selon la convention suivante :
· très fréquent (≥ 1/10) ;
· fréquent (≥ 1/100 et < 1/10) ;
· peu fréquent (≥ 1/1 000 et < 1/100) ;
· rare (≥ 1/10 000 et < 1/1 000) ;
· très rare (< 1/10 000), y compris incluant des cas isolés ;
· Fréquence indéterminée (ne peut être estimée sur la base des données disponibles).
|
Effets indésirables |
Adultes |
Enfants et Adolescents Jusquà 17 ans |
|
Fréquence |
Fréquence |
|
|
ETUDES CLINIQUES |
||
|
Affections hématologiques et du système lymphatique |
||
|
Lymphadénopathies |
Peu fréquent |
- |
|
Affections gastro-intestinales |
||
|
Nausées |
Fréquent |
- |
|
Douleurs abdominales |
Peu fréquent |
- |
|
Diarrhées |
Peu fréquent |
- |
|
Vomissements |
Peu fréquent |
- |
|
Troubles généraux et anomalies au site dadministration |
||
|
Douleur au site dinjection |
Très fréquent |
Très fréquent |
|
Malaise |
Très fréquent |
Très fréquent |
|
Erythème au site dinjection |
Fréquent |
Fréquent |
|
Gonflement / dème / Induration au site dinjection |
Fréquent |
Fréquent |
|
Fièvre |
Fréquent |
Fréquent |
|
Prurit au site dinjection |
Fréquent |
Peu fréquent |
|
Hématome au point dinjection / Ecchymose |
Fréquent |
Peu fréquent |
|
Fatigue / asthénie |
Fréquent |
- |
|
Frissons |
Peu fréquent |
- |
|
Affections du système nerveux |
||
|
Céphalées |
Très fréquent |
Très fréquent |
|
Vertiges |
Peu fréquent |
Peu fréquent |
|
Paresthésies |
Peu fréquent |
- |
|
Affections musculo-squelettiques et du tissu conjonctif |
||
|
Myalgies |
Très fréquent |
Très fréquent |
|
Arthralgie |
Peu fréquent |
Peu fréquent |
|
Affections du système immunitaire |
||
|
Réaction allergique avec atteinte cutanée ou atteinte respiratoire |
Peu fréquent
|
-
|
|
Angidème |
Rare |
- |
|
EXPERIENCE APRES COMMERCIALISATION |
||
|
Affections du système nerveux |
||
|
Encéphalite |
Indéterminée |
Indéterminée |
|
Convulsions |
Indéterminée |
Indéterminée |
|
Neuropathies |
Indéterminée |
Indéterminée |
|
Affections du système immunitaire |
||
|
Réactions anaphylactiques |
Indéterminée |
Indéterminée |
|
Réactions de type maladie sérique |
Indéterminée |
Indéterminée |
Les réactions de type maladie sérique pourraient être associées à la présence d'albumine humaine modifiée par la bêta-propiolactone dans le VACCIN RABIQUE INACTIVE MERIEUX.
Déclaration des effets indésirables suspectés
La déclaration des effets indésirables suspectés après autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet : www.signalement-sante.gouv.fr.
Aucun cas de surdosage na été rapporté.
5. PROPRIETES PHARMACOLOGIQUES
5.1. Propriétés pharmacodynamiques
Classe pharmacothérapeutique : Vaccins rabiques, Code ATC : J07BG01.
Mécanisme daction
La protection après la vaccination est assurée par l'induction d'anticorps neutralisants antirabiques.
Des études cliniques ont été menées pour évaluer l'immunogénicité du vaccin en prophylaxie pré-exposition et post-exposition. Un taux danticorps neutralisants antirabiques ≥ 0,5 UI/mL est considéré comme protecteur.
Prophylaxie pré-exposition
Dans les essais cliniques évaluant un schéma à 3 doses (J0, J7, J28 (ou J21)) chez les adultes et les enfants, presque tous les sujets ont obtenu une réponse immunitaire adéquate avec des taux d'anticorps neutralisants antirabiques ≥ 0,5 UI/mL deux semaines après la fin de la première série.
Un suivi de dix ans chez 17 sujets ayant reçu le vaccin selon un schéma à 3 doses (J0, J7, J28) suivi d'une dose de rappel un an plus tard a montré la persistance de la réponse immunitaire avec des titres danticorps neutralisants antirabiques ≥ 0,5 UI/mL jusqu'à 10 ans chez 96,2 % des sujets (IC à 95 % : 88,8 ; 100).
Prophylaxie post-exposition
Dans les essais cliniques évaluant le schéma Essen à 5 doses (J0, J3, J7, J14, J28) chez les adultes et les enfants, avec ou sans immunoglobulines, le VACCIN RABIQUE INACTIVE MERIEUX a induit des titres adéquats danticorps neutralisants antirabiques (≥ 0,5 UI/mL) chez presque tous les sujets à J14 et chez tous les sujets à J42.
Dans un essai de phase 2, 124 adultes sains séronégatifs ont reçu le vaccin suivant le schéma Essen IM à 5 doses (D0, D3, D7, D14, D28) et des immunoglobulines humaines rabiques à J0. Tous les vaccinés ont atteint un titre d'anticorps neutralisants antirabiques ≥ 0,5 UI/mL à J14 avec un taux maximal à J42. Un an plus tard, le taux protecteur des anticorps neutralisants était maintenu chez 98,3 % des sujets (IC à 95 % : 93,9 ; 99,8).
Dans un essai clinique simulant une prophylaxie post-exposition, 47 sujets adultes déjà immunisés ont reçu 2 doses du VACCIN RABIQUE INACTIVE MERIEUX à 3 jours d'intervalle (J0 et J3), 1 an après limmunisation primaire. Un taux protecteur en anticorps neutralisants antirabiques (≥ 0,5 UI/mL) a été atteint à J7 chez tous les sujets.
Population pédiatrique
Limmunogénicité du schéma pré-exposition (3 doses à J0, J7 et J28 par voie intramusculaire) a été évalué à J42 chez 112 sujets âgés de 2 à 17 ans inclus dans l'étude VRV06, et chez 190 sujets âgés de 5 à 13 ans inclus dans létude RAC03396. Tous les sujets vaccinés ont atteint un taux danticorps neutralisants antirabiques ≥ 0,5 UI/mL à J42.
5.2. Propriétés pharmacocinétiques
Aucune étude pharmacocinétique na été réalisée.
5.3. Données de sécurité préclinique
Solvant : eau pour préparations injectables.
Ce médicament ne doit pas être mélangé avec dautres médicaments ou dautres vaccins.
Après reconstitution, le vaccin doit être administré immédiatement.
6.4. Précautions particulières de conservation
A conserver au réfrigérateur (entre 2°C et 8°C). Ne pas congeler.
A conserver dans l'emballage extérieur d'origine, à l'abri de la lumière.
Pour les conditions de conservation du médicament après reconstitution, voir la rubrique 6.3.
6.5. Nature et contenu de l'emballage extérieur
Poudre en flacon (verre de Type I) muni d'un bouchon (chlorobutyle) et d'une capsule + 1 mL de solvant en seringue préremplie (verre de Type I) sans aiguille (Luer-lok) avec un adaptateur rigide (polycarbonate) et un capuchon de protection en plastique rigide (« PRTC ») (polypropylène et isoprène- bromobutyle) munie d'un bouchon-piston (bromobutyle). Boîte de 1.
6.6. Précautions particulières délimination et de manipulation
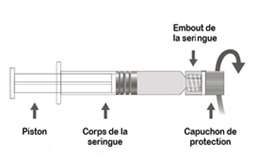
Instructions spécifiques pour la seringue Luer-lok :
1. En tenant lembout de la seringue dune main (éviter de tenir le piston ou le corps de la seringue), dévisser le capuchon de protection en le tournant dans le sens inverse des aiguilles dune montre.
2. Pour fixer laiguille à la seringue, visser doucement laiguille dans le sens des aiguilles dune montre sur la seringue jusquà sentir une légère résistance.
Reconstitution du vaccin : introduire le solvant dans le flacon de poudre et faire tourner doucement jusquà la mise en suspension complète de la poudre. La suspension doit être limpide ou légèrement opalescente, de couleur rouge à rouge violacé. Sans retirer laiguille du flacon, dévisser la seringue de laiguille afin déliminer la pression négative (le flacon étant scellé sous vide). Rattacher l'aiguille restée dans le flacon à la seringue (voir étape 2). Aspirer la totalité du contenu du flacon dans la seringue. Dévisser laiguille pour reconstitution et la remplacer par une aiguille stérile pour injection intramusculaire (voir étape 2) de longueur appropriée au patient. Injecter immédiatement.
Le vaccin doit être inspecté visuellement avant administration pour vérifier l'absence de particules étrangères dans le vaccin.
Tout médicament non utilisé ou déchet doit être éliminé conformément à la réglementation en vigueur.
Figure A : Seringue Luer-Lok
|
|
Figure B: Etape 1
|
|
Figure C: Etape 2
|
|
7. TITULAIRE DE LAUTORISATION DE MISE SUR LE MARCHE
14 ESPACE HENRY VALLÉE
69007 LYON
8. NUMERO(S) DAUTORISATION DE MISE SUR LE MARCHE
9. DATE DE PREMIERE AUTORISATION/DE RENOUVELLEMENT DE LAUTORISATION
[à compléter ultérieurement par le titulaire]
10. DATE DE MISE A JOUR DU TEXTE
[à compléter ultérieurement par le titulaire]
12. INSTRUCTIONS POUR LA PREPARATION DES RADIOPHARMACEUTIQUES
Liste I.